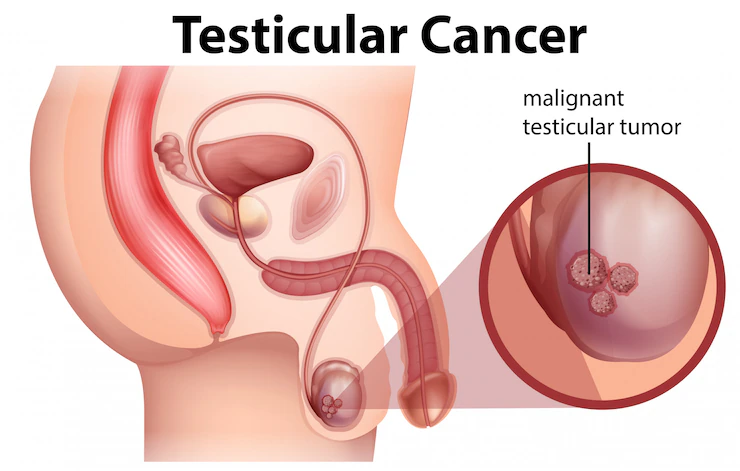
Os testículos fazem parte do órgão reprodutivo masculino e são responsáveis pela produção dos espermatozóides. O câncer de testículo é um tumor menos freqüente, mas com o agravante de ter maior incidência em pessoas jovens em idade produtiva. A criptorquidia (testículo que não desce para a bolsa escrotal) é um fator importante que influi no aparecimento deste tipo de tumor.
Epidemiologia
Dentre os tumores malignos do homem, 5% ocorrem nos testículos. O câncer de testículo atinge principalmente homens entre 15 e 50 anos de idade, sendo considerado raro. Sua incidência é de três a cinco casos para cada grupo de 100 mil indivíduos. Quando comparado com outros cânceres que atingem o homem, como o de próstata, o câncer de testículo apresenta baixo índice de mortalidade. O fato de ter maior incidência em pessoas jovens e sexualmente ativas possibilita a chance do câncer de testículo ser confundido ou até mesmo mascarado por orquiepididimites, que são inflamações dos testículos e dos epidídimos, geralmente transmitidas sexualmente. Se após a administração de medicamentos não houver melhora do inchaço ou sintoma, é recomendável procurar o médico novamente. O câncer de testículo é facilmente curado quando detectado precocemente.
Fatores de risco
O principal fator associado ao câncer testicular é a criptorquidia (testículos posicionados fora da bolsa escrotal). Indivíduos com essa anormalidade possuem um risco 50 vezes maior de desenvolver câncer. Outro grupo com maior incidência de câncer de testículo são os homens portadores de infertilidade. Nesses casos, a presença de tumor pode ser a causa da diminuição da produção de espermatozoides.
Fatores de risco associados ao câncer de testículo
- Histórico familiar de câncer de testículo
- Anormalidades congênitas dos testículos
- Idade entre 15 e 35 anos
Sintomas mais comuns do câncer de testículo
- Inchaço ou nódulo nos testículos
- Dor ou desconforto nos testículos ou escroto
- Sensação de peso nos testículos
Como suspeitar do diagnóstico
O quadro clínico caracteriza-se por aumento do volume testicular ou pela presença de nódulo testicular indolor à palpação. Existem também outros problemas associados ao aumento do volume testicular, como as infecções, (orquiepididimites), hidrocele, torção testicular, hérnias inguinoscrotais e cistos de epidídimo.
Toda massa testicular encontrada na palpação, principalmente em adultos jovens, deve ser considerada como câncer, até que se prove o contrário. Apesar disso, o diagnóstico definitivo somente é possível após avaliação microscópica do tumor. A biópsia é contraindicada, pois se tratam de neoplasias com intensa duplicação celular, e a biópsia pode representar risco de metástase.
O retardo no diagnóstico pode levar à progressão da doença, uma vez que são neoplasias com rápida progressão, fazendo com que mais da metade dos pacientes com tumor testicular chegue ao médico já com doença metastática. Embora seja assustadora a alta frequência de doença disseminada ao diagnóstico inicial, esses pacientes apresentam possibilidade de cura em aproximadamente 75%, devido à resposta favorável desses tumores à quimioterapia e à radioterapia.
Em fases mais avançadas, sintomas e sinais de metástases podem estar presentes, como falta de ar, massa abdominal e emagrecimento.
Alguns pacientes referem haver sofrido trauma local (por pancada); porém, o trauma não tem relação de causa no câncer de testículo.
Os diagnósticos diferenciais mais comuns são os processos inflamatórios ou infecciosos do testículo, torção testicular ou hidrocele. A apresentação clínica difere pouco em todas elas e necessita de avaliação urológica para diagnóstico e tratamento o mais rápido possível.
A ultrassonografia do testículo tem papel fundamental no diagnóstico, pois caracteriza a presença do tumor e sua relação com as estruturas vizinhas, além de diferenciar das outras doenças (torção de testículo e inflamação testicular). Outra vantagem do ultrassom é a capacidade de mostrar tumores não palpáveis ao exame físico do urologista, sendo estas lesões diagnosticadas em fases iniciais, facilitando o tratamento desses pacientes.
A tomografia de abdômen é outro exame indispensável na avaliação pré-operatória e acompanhamento por diagnosticar a presença de doença metástase que ocorre principalmente no retroperitônio.
Tipos de tumores-
De forma simplificada, são dois os tipos de neoplasias testiculares:
- Tumores seminomatosos de comportamento mais lento
- Tumores não seminomatosos, sendo estes mais agressivos e com tratamento mais difícil, na maioria das vezes necessitando o uso de quimioterápicos.
As células tumorais produzem substâncias que chegam ao sangue, podendo ser detectadas por meio de exames laboratoriais. Tais exames devem ser realizados sempre no início do atendimento ao paciente, e são muito importantes no diagnóstico, quantificação do grau de comprometimento da doença e servem de parâmetro para o acompanhamento após o tratamento. Os principais marcadores são o Beta-hCG, o DHL e a Alfa-Fetoproteína.
Números sobre o câncer de testículo
- O câncer de testículo é relativamente raro e representa cerca de 1% de todos os casos de câncer em homens.
- A idade média de diagnóstico é de cerca de 33 anos.
- A taxa de sobrevivência em cinco anos para o câncer de testículo é alta, com mais de 95% dos casos sendo curáveis quando detectados precocemente.
Estadiamento do câncer de testículo
- O estadiamento do câncer de testículo é realizado para determinar o tamanho do tumor, sua disseminação para os gânglios linfáticos e a presença de metástases em outros órgãos.
- O estadiamento é importante para orientar o tratamento e avaliar o prognóstico do paciente.
- O sistema de estadiamento mais comumente utilizado para o câncer de testículo é o sistema TNM, que leva em consideração o tamanho do tumor primário (T), a presença de metástases nos linfonodos (N) e a presença de metástases à distância (M).
Como tratar
O conhecimento da drenagem do testículo é essencial no tratamento dos tumores, tornando a biópsia de um nódulo testicular contra-indicada pela possibilidade de disseminação da doença no trajeto da agulha. O tratamento correto consiste na retirada do testículo acometido, realizada sempre através de abordagem na região inguinal.
Muitos dos pacientes com câncer ainda não possuem uma família constituída, sendo assim, o tratamento pode representar um grande impacto na fertilidade desses indivíduos. Após quimioterapia ou radioterapia, quase todos os pacientes têm a função do testículo remanescente gravemente alterada por um período de aproximadamente dois anos, quando um pouco mais da metade desses apresentam melhora importante com possibilidade de gravidez. Por esse motivo, todos os pacientes sem família constituída podem ter seus espermatozoides congelados antes do tratamento definitivo, permanecendo assim a possibilidade de obtenção de gravidez por método de reprodução assistida.
Felizmente, tumores bilaterais ocorrem em menos de 1% dos casos, sendo assim, a necessidade de reposição hormonal e possível dano na função sexual são condições extremamente raras.
Quanto ao aspecto estético, hoje são utilizadas próteses testiculares de silicone implantadas no ato da retirada do testículo sem deixar cicatrizes e imperceptíveis visualmente quando comparadas ao testículo normal.
Pela faixa etária jovem de acometimento desses tumores e a alta curabilidade da doença, as consequências do tratamento tornaram-se as principais preocupações na atualidade. Cirurgia, radioterapia e quimioterapia possuem efeitos colaterais potencialmente prejudiciais a longo prazo na qualidade de vida desses pacientes.
Sendo assim, os principais avanços no tratamento concentram-se na diminuição das consequências com permanência de bons resultados.
Fonte bibliográfica:INCA
Hospital Sirio Libanês
Fatores de risco associados ao câncer de testículo
- Idade: O câncer de testículo é mais comum em homens jovens, entre 15 e 35 anos.
- Histórico familiar: Ter parentes de primeiro grau, como pai ou irmão, com histórico de câncer de testículo aumenta o risco da doença.
- Anormalidades testiculares: Certas condições, como criptorquidia (testículo não descendido), atrofia testicular ou desenvolvimento anormal dos testículos, podem aumentar o risco de câncer.
O Dr. Marco Basso está aqui para te ajudar!
Com mais de 20 anos de experiência no tratamento das doenças do trato urinário, o Dr. Marco Basso é um médico especialista em urologia comprometido em oferecer uma avaliação completa e individualizada para cada paciente. Utilizando métodos diagnósticos modernos, ele determina o tratamento mais adequado para cada caso específico.
O Dr. Marco Basso realiza cirurgias minimamente invasivas, empregando técnicas avançadas para garantir resultados eficazes. Além disso, ele também realiza procedimentos endoscópicos em casos selecionados.
Se você busca cuidados especializados para suas necessidades urológicas, agende uma consulta com o Dr. Marco Basso e conheça as opções terapêuticas disponíveis para você.